Написано: 16.12.2025
Редактировалось: 16.12.2025
Болезнь Крона у детей: причины появления, симптомы, диагностика и способы лечения.
Определение
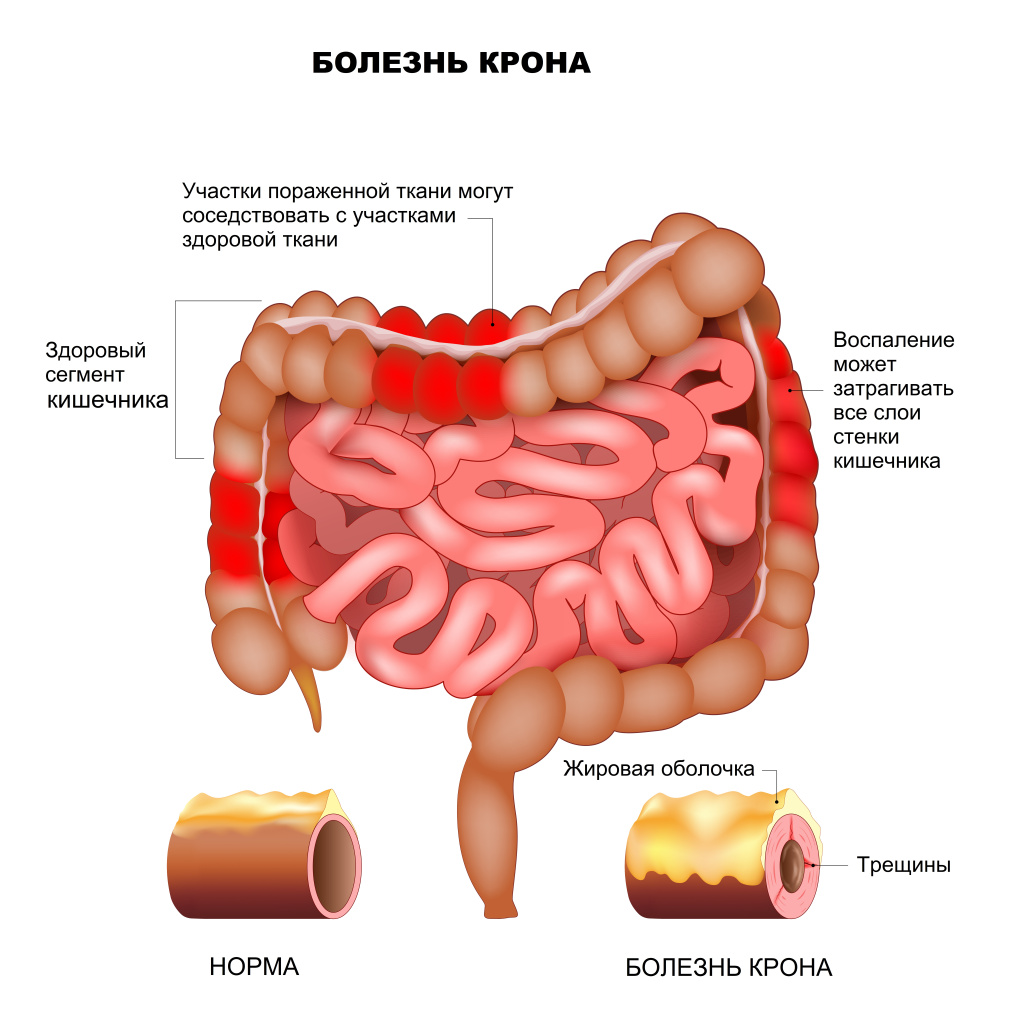
Болезнь Крона у детей – это хроническое, рецидивирующее мультисистемное заболевание неясной этиологии. Болезнь Крона вызывает воспаление на всем протяжении желудочно-кишечного тракта, часто с поражением тонкого и/или толстого кишечника. Воспалительный процесс может быть:
- трансмуральным (проникает через все слои стенки кишечника),
- сегментарным (с участками здоровой ткани между пораженными участками),
- гранулематозным (с образованием гранулем).
У детей болезнь Крона отличается более агрессивным течением, высокой частотой внекишечных осложнений, а также специфическими признаками, такими как задержка роста и полового созревания, которые могут предшествовать кишечным симптомам.
В России, как и в мире, отмечается устойчивый рост заболеваемости среди детей, что подчеркивает актуальность ранней диагностики и адекватного лечения.
 Изображение используется согласно лицензии Shutterstock.
Изображение используется согласно лицензии Shutterstock.
Причины появления болезни Крона у детей
Точные причины болезни у детей до конца не установлены. Считается, что заболевание возникает на стыке генетических факторов, иммунных факторов, состояния микробиоты кишечника и воздействия внешней среды.
Генетические факторы рассматриваются как основные. Обнаружено более 100 генов, ответственных за воспалительные заболевания кишечника. Большинство из них контролируют взаимодействие иммунной системы с внешними антигенами. Более 50% этих генов ассоциированы с другими воспалительными и аутоиммунными заболеваниями, что может объяснить развитие внекишечных проявлений. При этом каких-либо специфических генетических особенностей, свойственных детям, обнаружено не было, за исключением группы детей раннего возраста.
Наличие болезни Крона у близких родственников повышает риск заболевания у ребенка в 10-30 раз, что подчеркивает значимость наследственного фактора.
Иммунные нарушения. У детей наблюдается аномальная активация врожденного и приобретенного иммунитета, приводящая к хроническому воспалению.
Дисбиоз кишечника выявлен у всех детей с болезнью Крона. Нарушения микробиома кишечника характеризуются уменьшением видового разнообразия (снижением общего количества различных видов кишечных бактерий). Наблюдается дефицит ключевых полезных бактерий, таких как Faecalibacterium prausnitzii и Bacteroides thetaiotaomicron, которые обычно обладают противовоспалительными свойствами и поддерживают здоровье кишечника. Происходят изменения в сообществе вирусов, инфицирующих бактерии (бактериофагов). Нарушается барьерная функция – усиливается проницаемость слизистого слоя кишечника, что позволяет большему количеству микробов проникать ближе к эпителию и вызывать воспаление.
Применение антибиотиков (особенно у детей до 2 лет), пассивное курение, питание с высоким содержанием насыщенных жиров, эмульгаторов и недостатком в рационе клетчатки – это триггеры болезни Крона у детей с генетической предрасположенностью.
Формирующаяся иммунная система делает детей особенно уязвимыми к патологическим процессам, что часто приводит к более тяжелому течению заболевания, чем у взрослых.
При болезни Крона у детей в подавляющем большинстве случаев (70%) поражается илеоцекальный отдел кишечника, хотя болезнь может затрагивать любые участки желудочно-кишечного тракта – от полости рта до ануса. Изолированное поражение толстой кишки наблюдается у 30%, аноректальной области – у 20%, а верхних отделов ЖКТ – у 5-15% детей.
Классификация болезни Крона у детей
Парижская классификация (2010 г.) – это стандартизированный инструмент для описания болезни Крона у детей, который является модификацией Венской классификации, адаптированной для педиатрической популяции. Она помогает клиницистам и исследователям единообразно определять ключевые характеристики заболевания.
Возраст начала:
- A1a – до 10 лет;
- A1b – возраст от 10 до 17 лет включительно.
Локализация (L):
- L1 – терминальный илеит (воспаление только подвздошной кишки);
- L2 – изолированный колит (воспаление только толстой кишки);
- L3 – илеоколит (сочетанное поражение подвздошной и толстой кишки);
- L4a/b – поражение верхних отделов желудочно-кишечного тракта (L4a – выше связки Трейца, L4b – ниже связки Трейца).
Форма течения (B) – поведение заболевания:
- B1 – воспалительная (нестриктурирующая, непенетрирующая);
- B2 – стриктурирующая (с образованием сужений);
- B3 – пенетрирующая (с образованием свищей или абсцессов);
- p – наличие перианальных проявлений (дополнительный модификатор).
Статус роста (G):
- G0 – отсутствие задержки роста;
- G1 – наличие задержки роста.
Выделяют также очень ранние формы (до 6 лет) и младенческие (до 2 лет).
По характеру течения:
- острое,
- хроническое непрерывное,
- хроническое рецидивирующее.
Также различают стероидозависимые и стероидорезистентные формы, что очень важно для выбора тактики лечения.
Симптомы болезни Крона у детей
Симптомы болезни Крона у детей часто неспецифичны, особенно на ранних стадиях. К основным клиническим проявлениям болезни относятся:
- хроническая диарея – как правило, без примеси крови в 60–70% случаев;
- боли в животе – чаще всего отмечаются в правой подвздошной области;
- снижение аппетита и потеря массы тела;
- задержка роста – это один из наиболее ранних и специфичных признаков заболевания у детей. Этот симптом может появляться за 6-12 месяцев до возникновения кишечных проявлений;
- задержка полового созревания проявляется задержкой начала менструаций (менархе) у девочек и замедлением развития вторичных половых признаков у мальчиков;
- субфебрильная температура (небольшое длительное повышение температуры тела);
- перианальные поражения: включают трещины, свищи и абсцессы (встречаются у 15–30% детей с болезнью Крона);
- внекишечные проявления:
- артриты (воспаление суставов),
- увеиты (воспаление сосудистой оболочки глаза),
- узловатая эритема (воспалительные узелки на коже),
- афтозный стоматит (язвочки во рту).
У детей, в отличие от взрослых, реже наблюдается выраженная диарея с кровью. Зато часто встречаются «немые» формы заболевания с преобладанием симптомов задержки роста, быстрой утомляемости или анемии.
Диагностика болезни Крона у детей
Лабораторные анализы
- Кальпротектин в кале является ключевым неинвазивным маркером воспаления в кишечнике. Нормальный уровень обычно составляет менее 50 мкг/г.
- Клинический анализ крови помогает выявить общие признаки воспаления и анемию, лейкоцитоз или тромбоцитоз.
- Биохимический анализ крови включает оценку уровня С-реактивного белка (СРБ) как маркера системного воспаления, альбумина для оценки нутритивного статуса и электролитов.
- Общий анализ мочи используется для исключения сопутствующей патологии мочевыделительной системы.
Инструментальные исследования
- Эндоскопия с биопсией (колоноскопия с илеоскопией, ЭГДС) – это золотой стандарт диагностики. Процедура позволяет визуально оценить состояние слизистой оболочки и взять образцы тканей (биопсию) для гистологического исследования.
Диагноз подтверждается при сочетании характерных данных, полученных в ходе исследований:
- эндоскопические признаки – наличие афтозных язв, характерный вид слизистой («булыжная мостовая»), сегментарное поражение кишечника;
- гистологические признаки – обнаружение трансмурального воспаления (воспаление всех слоев стенки кишки) и неказеозных гранулем в биоптатах.
Важно также провести дифференциальную диагностику и исключить другие возможные причины симптомов, такие как инфекционные заболевания кишечника, целиакия и первичные иммунодефицитные состояния.
К каким врачам обращаться
Болезнь Крона требует участия в лечении группы специалистов.
Врач-педиатр проводит первичный осмотр и направляет к профильным специалистам.
Детский гастроэнтеролог – ключевой специалист, который проводит диагностику, подтверждает диагноз и назначает лечение.
Детский врач-хирург нужен при возникновении осложнений, требующих оперативного вмешательства (свищей, стриктур).
Детский врач-эндокринолог необходим в тех случаях, когда болезнь влияет на рост и половое созревание ребенка.
В зависимости от имеющихся симптомов могут потребоваться консультации ревматолога, офтальмолога и детского психолога.
Лечение болезни Крона
Цель лечения болезни Крона у детей – снятие симптомов и поддержание клинической ремиссии, обеспечение нормального роста и развития, предупреждение осложнений и хирургических операций.
Выбор тактики зависит от тяжести заболевания, локализации, возраста и нутритивного статуса (комплекса показателей, которые характеризуют количественное соотношение мышечной и жировой массы тела) ребенка.
Переход на энтеральное питание считается терапией первой линии, необходимой для достижения ремиссии заболевания у детей. Эффективность сравнима со стероидами, но не имеет побочных эффектов.
Кортикостероиды применяются для быстрого снятия воспаления, но они не предотвращают прогрессирование заболевания.
Иммуносупрессоры используются для поддержания достигнутой ремиссии.
Биологическая терапия (применение генно-инженерных биологических препаратов, которые блокируют специфические звенья воспалительного процесса) назначается при тяжелом течении болезни Крона, резистентности к стероидам.
Хирургическое лечение требуется при неуправляемых осложнениях (стриктурах, свищах, перфорации кишечника).
Стратегия "top-down" (нисходящая стратегия лечения) – это современный подход к лечению болезни Крона. Она предполагает раннее назначение биологических препаратов детям с высоким риском прогрессирования заболевания.
Коррекция дисбиоза кишечника при болезни Крона (вспомогательный метод).
Лечение дисбиоза кишечника – это важная часть управления болезнью Крона. Оно направлено на улучшение качества жизни ребенка за счет:
- уменьшения воспаления,
- восстановления барьерной функции кишечника,
- нормализации микробного баланса.
Специальные диеты. Продукты, богатые пищевыми волокнами, пребиотиками и полифенолами (фрукты, овощи, цельнозерновые, бобовые, орехи), способствуют росту полезных бактерий.
Пробиотики и пребиотики могут помочь восстановить баланс микрофлоры (например, Lactobacillus и Bifidobacterium).
Антибиотикотерапия применяется для подавления патогенной флоры.
Трансплантация фекальной микробиоты – это экспериментальный, но весьма перспективный метод коррекции дисбиоза.
Осложнения болезни Крона у детей
Кишечные осложнения объясняются хроническим воспалительным процессом в стенке кишечника:
- стриктуры – это сужения просвета кишки из-за рубцовых изменений, которые могут приводить к частичной или полной кишечной непроходимости;
- свищи (фистулы) – это патологические каналы, соединяющие различные петли кишечника между собой (межкишечные), с кожей (кишечно-кожные) или областью вокруг заднего прохода (перианальные);
- абсцессы – это локальные гнойные воспаления в брюшной полости;
- перфорации – это образование сквозного отверстия в стенке кишки, что может вызвать перитонит. Особую опасность представляют прикрытые перфорации и кишечная непроходимость, требующие экстренной хирургической помощи.
Внекишечные осложнения объясняются системным характером заболевания и приводят к поражению других органов и систем:
- задержка роста и полового созревания – наблюдается в значительном числе случаев (до 40%), что связано с хроническим воспалением и нутритивной недостаточностью;
- поражения других органов – воспаление может затрагивать суставы, глаза, кожу, печень;
- остеопороз – снижение плотности костной ткани;
- повышенный риск образования тромбов.
Нарушение всасывания питательных веществ и повышенные метаболические потребности организма приводят к следующим осложнениям:
- белково-энергетическая недостаточность;
- дефицит жизненно важных витаминов (B12, D, фолиевой кислоты).
Своевременная диагностика и интенсивное лечение, направленное на достижение продолжительной ремиссии, необходимы для минимизации риска осложнений.
Профилактика болезни Крона у детей
Специфической профилактики болезни Крона не существует. Однако можно снизить риск обострений и осложнений, выполняя определенные рекомендации:
- соблюдение календаря прививок и дополнительные вакцинации (от гриппа, пневмококка), особенно для детей, получающих иммуносупрессивную терапию;
- избегание активного и пассивного курения для снижения риска обострений;
- сбалансированное питание;рациональное применение антибиотиков в раннем возрасте;
- регулярное наблюдение у гастроэнтеролога и контроль активности заболевания.
Профилактика болезни Крона у детей направлена не на предотвращение дебюта, а на минимизацию последствий и сохранение качества жизни.
Источники:
- Клинические рекомендации «Болезнь Крона у детей». Разраб.: Союз педиатров России, Российская ассоциация детских хирургов, Общество детских гастроэнтерологов, гепатологов и нутрициологов. — 2024.
-
Щербакова О.В., Разумовский А.Ю., Шумилов П.В.. Болезнь крона у детей: эпидемиология, классификация, диагностика, показания к операции // Педиатрия. 2017; 96 (6): 157–165.
-
Самолыго И.С., Аминова А.И., Ерюшова Т.Ю., Мацукатова Б.О., Андрианова К.А., Гундина А.В., Эрдес С.И. Необычное начало и течение болезни Крона у детей // Экспериментальная и клиническая гастроэнтерология. 2024;(6):221-224.
-
Аракелян А.Л., Сурков А.Н., Бессонов Е.Е., Сытьков В.В., Гетманов С.Д., Фатуллаев С.Т., Изотова Н.А., Малякина А.Д., Власова З.Е., Ильяшенко Е.Н. Язвенный колит и болезнь Крона в детском возрасте: актуальные вопросы и решения // Вопросы современной педиатрии. 2025;24(3):146-156.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
У вас остались вопросы? Запишитесь на прием к врачу в вашем городе по тел. 8 (495) 363-0-363; 8 (800) 200-363-0.
Информация проверена экспертом
Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы - 19 лет
 Изображение используется согласно лицензии Shutterstock.
Изображение используется согласно лицензии Shutterstock.





