Врожденная краснуха: причины появления, симптомы, диагностика и способы лечения.
Определение
Врожденная краснуха – это медленно развивающаяся вирусная инфекция вследствие трансплацентарного заражения плода вирусом краснухи (Rubella virus). Она относится к группе TORCH-инфекций. Такое название предложил A.J. Nahmias в 1971 году, подразумевая совокупность наиболее частых возбудителей внутриутробных инфекций: токсоплазмоз, краснуха, цитомегалия, герпетическая инфекция и другие.
Возбудитель краснухи – это РНК-содержащий вирус рода Rubivirus семейства Matonaviridae. Этот вирус обладает выраженной тератогенной активностью (то есть способен вызывать пороки развития у плода) и относится к факультативным возбудителям медленных инфекций.
Причины появления врожденной краснухи
Тератогенное действие вируса краснухи может быть связано с несколькими факторами:
- непосредственно с ее деструктивным влиянием на развивающиеся клеточные структуры эмбриона человека;
- с поражением сосудов плаценты, которое приводит к ишемии плода, что наиболее опасно в период интенсивного формирования органов.
При инфицировании эмбриона или плода вирус краснухи оказывает иммунодепрессивное действие, приводящее к угнетению продукции интерферона и, соответственно, клеточного иммунитета.
Исследования на клеточных культурах показали, что вирус краснухи замедляет скорость роста клеток и их митотическую активность (способность клеток делиться). Это приводит к недоразвитию органов, которые в первом триместре беременности требуют быстрого деления клеток для своего формирования. С другой стороны, вирус способен вызывать гибель инфицированных клеток, что также нарушает нормальный процесс формирования тканей и органов.
Сочетание этих механизмов (нарушение роста и гибель клеток) приводит к тому, что органы и ткани, находящиеся на критической стадии формирования, поражаются наиболее сильно. Именно по этой причине инфекция в первом триместре беременности приводит к тяжелым множественным порокам развития, в то время как инфицирование на более поздних сроках несет меньший риск.
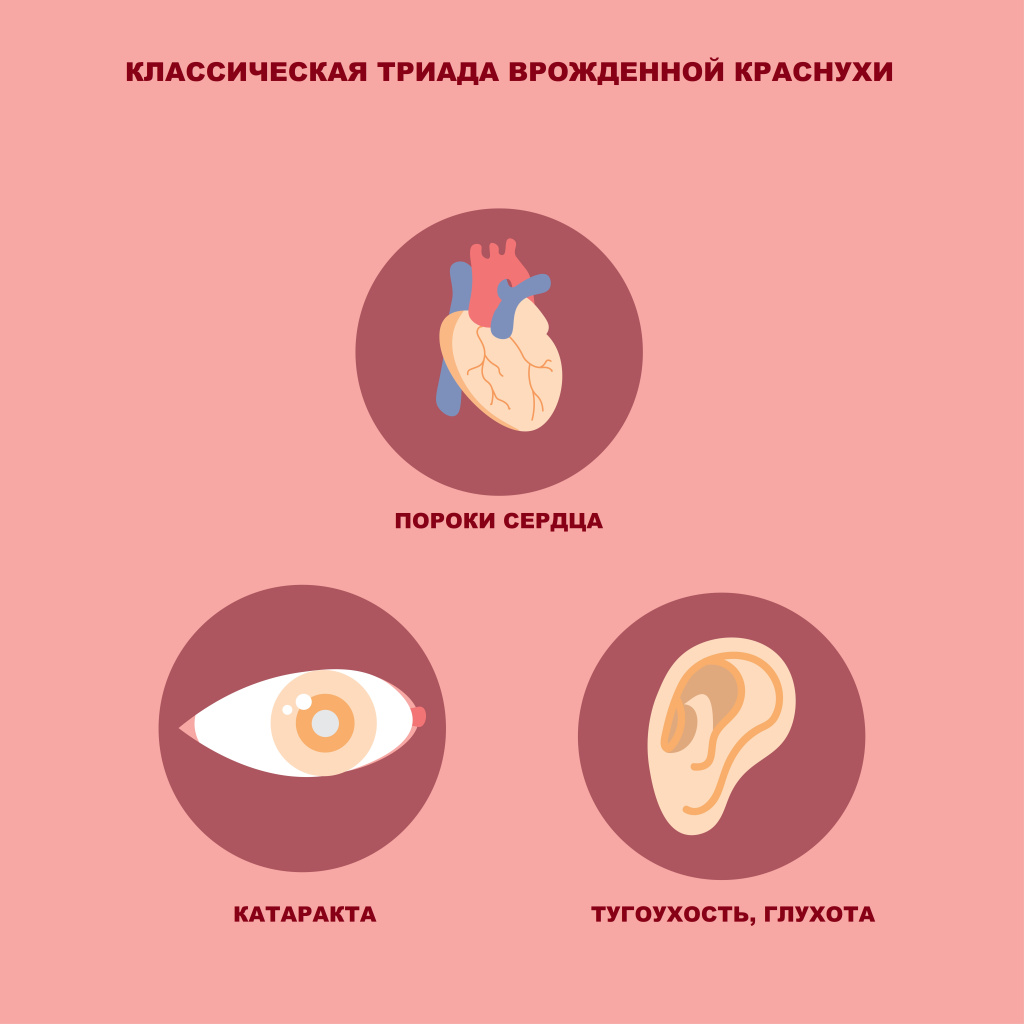
Встречаются также случаи выкидыша или мертворождения, если дефекты плода не совместимы с жизнью. Однако если ребенок выжил внутриутробно и продолжает развиваться, то с большой долей вероятности он будет иметь ряд весьма специфических пороков. Тип и тяжесть дефектов зависят от того, какие органы находятся в критической стадии развития на момент инфицирования. Например, классическая триада (катаракта, пороки сердца, глухота) встречается в первые 11 недель беременности.
Сочетание двух и более дефектов развития встречаются в 75% случаев. Однако ребенок может родиться и с единственным дефектом, причем самым уязвимым и характерным для врожденной краснухи является повреждение органа слуха, а не глаз.
Классификация врожденной краснухи
Общепринятой клинической классификации краснухи не существует. Однако врожденная краснушная инфекция подразделяется на две основные формы течения:
- Манифестная форма
Наблюдается у 15-25% инфицированных новорожденных. Характеризуется наличием классической триады Грегга:
- врожденная катаракта (или другие поражения глаз);
- пороки сердца;
- нейросенсорная тугоухость, глухота.
 Изображение используется согласно лицензии Shutterstock.
Изображение используется согласно лицензии Shutterstock.
- Субклиническая форма
Диагностируется у 75-85% детей с подтвержденной внутриутробным заражением краснухой. При рождении симптомы отсутствуют, однако в 70-90% случаев в последующие месяцы и годы развиваются отсроченные осложнения.
Зависимость пороков от срока инфицирования (недели беременности):
- До 8 недель беременности. Риск развития множественных тяжелых пороков очень высокий (до 90% и выше). Чаще всего наблюдаются поражения сердца, глаз, органов слуха, микроцефалия, задержка внутриутробного развития. Высокий риск спонтанного аборта или мертворождения.
- 9–12 недель беременности. Риск снижается, но остается высоким (около 80%). Преобладают поражения слуха, реже – глаз и сердца. Могут наблюдаться неврологические нарушения. Риск спонтанного аборта или мертворождения сохраняется.
- 13–16 недель беременности. Риск снижается значительно (около 30-50%). Пороки сердца и глаз практически не встречаются. Основной риск – изолированная нейросенсорная тугоухость или пигментная ретинопатия.
- 17–20 недель беременности. Риск синдрома врожденной краснухи минимален (менее 10%). Возможно лишь бессимптомное носительство вируса или очень редкие нарушения, такие как изолированная глухота.
- После 20 недель беременности. Пороки развития практически исключены. Инфекция обычно протекает бессимптомно для плода или проявляется как легкая постнатальная инфекция (неонатальная краснуха).
Симптомы врожденной краснухи
- Поражение органа слуха – нейросенсорная тугоухость или глухота (наиболее частый симптом, встречается более чем у половины инфицированных младенцев).
- Поражения глаз – врожденная катаракта, инфантильная глаукома, пигментная ретинопатия, микрофтальмия (уменьшение размера глазного яблока).
- Пороки сердечно-сосудистой системы (открытый артериальный проток, стеноз легочной артерии, дефекты межпредсердной или межжелудочковой перегородки, патология миокарда).
- Задержка внутриутробного развития – низкий вес и рост при рождении, маленький размер головы (микроцефалия).
- «Черничная» сыпь – петехии и пурпура, вызванные тромбоцитопенической пурпурой (низким уровнем тромбоцитов).
- Увеличение печени и селезенки (гепатоспленомегалия), желтуха.
- Поражения длинных трубчатых костей, задержка развития зубов и костей скелета (в том числе, черепа – «волчья пасть»).
- Поражения центральной нервной системы (энцефалит, гидроцефалия).
- Тромбоцитопения, гемолитическая анемия, гипотрофия.
- Интерстициальная пневмония.
- Патология пищеварительной и мочеполовой систем.
Диагностика врожденной краснухи
При наличии характерных пороков развития у новорожденного, особенно в сочетании с эпидемиологическим анамнезом (контакт матери с больным краснухой, отсутствие иммунитета к краснухе у матери) диагноз может быть предположен на основании клинических критериев.
Для лабораторной диагностики врожденной краснухи в настоящее время используют «прямые» (полимеразная цепная реакция – ПЦР) и «непрямые» (иммуноферментный анализ – ИФА) методы. Золотым стандартом считается их комбинация.






