52077
Написано: 24.11.2020
Редактировалось: 15.07.2024
Определение
Хлоазма – это приобретенный ограниченный гипермеланоз, или гиперпигментация кожи (нарушение процесса образования пигмента меланина в сторону усиления). Зерна меланина накапливаются в клетках базального и шиповатого слоев эпидермиса, увеличивается количество меланосом в поверхностных слоях дермы. Пятна темно-желтого или темно-коричневого цвета чаще появляются у женщин в возрасте от 20 до 50 лет, имеют неправильную форму и обычно локализуются на коже лица - в области щек, верхней губы, вокруг глаз, на висках и переносице.
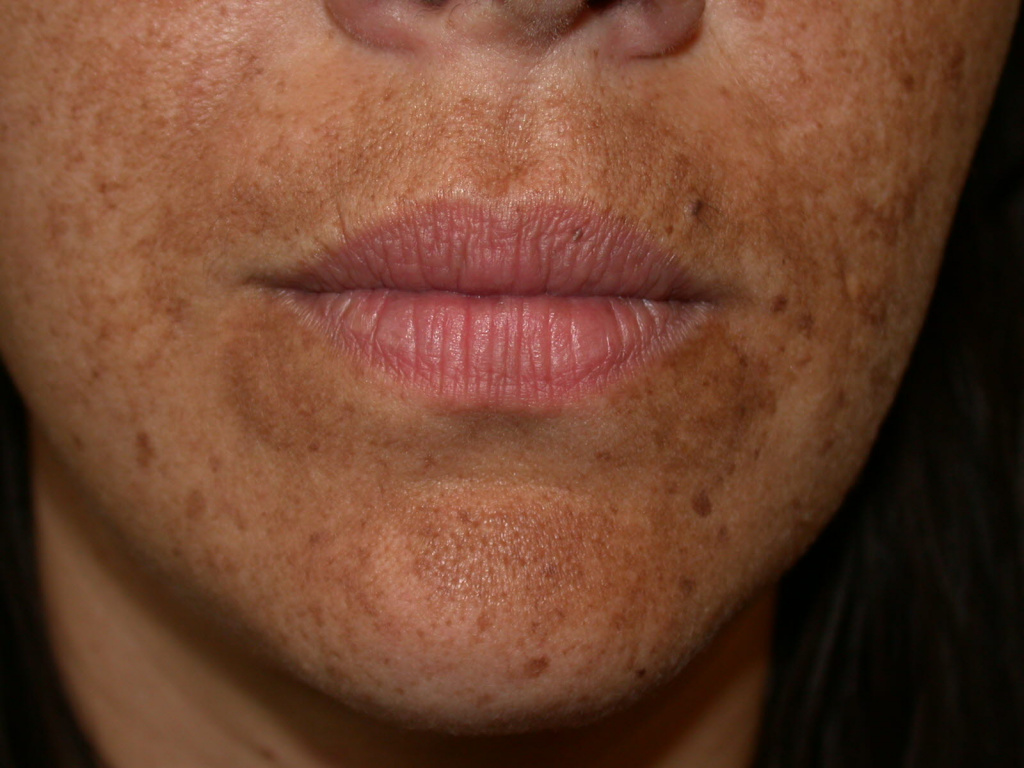 Изображение используется согласно лицензии Shutterstock.
Изображение используется согласно лицензии Shutterstock.Хлоазма возникает у беременных, пациентов с хроническими заболеваниями печени, женщин, у которых диагностируются воспалительные процессы гинекологической сферы, или использующих препараты для оральной контрацепции.
Причины появления хлоазмы
Точная причина возникновения хлоазмы неизвестна. Существуют наблюдения, говорящие о генетической предрасположенности к избыточному образованию меланина – известны случаи заболевания сразу у нескольких членов семьи. Значимую роль в развитии хлоазмы играет воздействие солнечного света – обострения возникают после длительного пребывания на солнце и угасают, когда инсоляция отсутствует.
Нередко хлоазма появляется во время беременности, поэтому ее другое название - «маска беременных». Этот вид дисхромии частично или полностью исчезает в послеродовый период после возобновления менструаций. Однако остаточные явления могут сохраняться в течение довольно длительного периода.
Хлоазма может манифестировать на фоне приема гормональных противозачаточных препаратов, у пациенток с опухолями яичников, поскольку существует связь между усиленной продукцией меланина и изменением уровня половых гормонов эстрогена и прогестерона.
К факторам риска, провоцирующим образование хлоазмы, относят:- беременность, климакс;
- вирусный гепатит, цирроз печени, туберкулез;
- воспалительные заболевания половых органов у женщин;
- прием оральных контрацептивов;
- избыточную инсоляцию, включая искусственный загар.
В зависимости от локализации очагов на лице различают следующие клинические формы заболевания:
- центрофациальная хлоазма – располагается в центре лба, на носу, в области верхней губы, подбородка;
- молярная хлоазма – располагается на щеках и крыльях носа;
- мандибулярная (нижнечелюстная) хлоазма – располагается на коже нижней челюсти.
- проходящие формы – пятна исчезают самостоятельно, без лечения;
- персистирующие формы – пятна уменьшаются во время лечения, прогресс заболевания замедляется, но полностью гиперпигметация не проходит.
- эпидермальный тип;
- дермальный тип;
- смешанный тип.
Для хлоазмы характерны различного размера светло-коричневые, темно-коричневые или неоднородно окрашенные пятна неправильной формы, единичные или множественные. Как правило, они располагаются симметрично на открытых участках кожи лица, реже - на шее, в зоне декольте. Пятна имеют четкие неровные границы, не приподняты над поверхностью кожи, могут сливаться между собой. Хлоазма не доставляет физического дискомфорта, поскольку не сопровождается шелушением, зудом и болезненностью.
У беременных пятна хлоазмы могут локализоваться на средней линии живота, в области сосков и наружных половых органов.
 Изображение используется согласно лицензии Shutterstock.
Изображение используется согласно лицензии Shutterstock.Диагностика хлоазмы
Диагноз «хлоазма» устанавливается врачом на основании осмотра и сбора анамнеза – для исключения врожденного или поствоспалительного характера гиперпигментации.
Более детальное изучение пигментных пятен специалист проводит с помощью метода дерматоскопии. Дерматоскоп представляет собой прибор, предназначенный для осмотра поверхностных и глубоких слоев кожи под 10-кратным (иногда и более) увеличением. Дерматоскопия широко применяется в современной дерматологии и косметологии и позволяет выявлять злокачественные изменения на ранних стадиях, а также наблюдать в динамике пигментные пятна для оценки эффективности лечения.
Использование лампы Вуда (ультрафиолетовой лампы) помогает различить эпидермальный и дермальный тип хлоазмы.
Лабораторная диагностика включает определение уровня половых гормонов в крови: эстрадиола, прогестерона, лютеинизирующего гормона, тестостерона.






