176869
Написано: 18.11.2022
Редактировалось: 22.10.2025
Определение
Холестериновой бляшкой называют образование в стенке сосуда, состоящее из холестерина и кальция. Холестериновые бляшки рассматриваются как симптомом атеросклероза – крайне распространенного в мире заболевания.
Холестерин, триглицериды и фосфолипиды относятся к классу липидов (жиров), являющихся важными элементами для нормального функционирования всего организма. Приведем пример: холестерин – предшественник стероидных гормонов, включая витамин D, при дефиците которых развиваются многие патологические состояния.
Эндогенный холестерин синтезируют клетками печени, а экзогенный поступает с пищей.
Будучи нерастворимыми соединениями, липиды способны свободно перемещаться в плазме крови, связываясь с белками-апопротеинами. Вместе они образуют липопротеины, которые и осуществляют транспорт жиров.Избыток холестерина в организме приводит к тому, что молекулы липопротеинов – липопротеины низкой плотности (ЛПНП) и липопротеины очень низкой плотности (ЛПОНП) откладываются во внутренней стенке (интиме) артерий, формируя липидные «пятна». Затем липопротеины окисляются, и организм реагирует на них как на чужеродные агенты, что вызывает местную воспалительную реакцию и миграцию лейкоцитов в сосудистую стенку, где они трансформируются в макрофаги и поглощают отложившиеся окисленные липопротеины.
Так формируется атерома, поначалу представляющая собой заполненные холестерином макрофаги, или так называемые пенистые клетки.
Пенистые клетки вырабатывают большое количество различных веществ и провоцируют дальнейшее развитие воспаления. Далее в стенку сосуда из мышечной ткани мигрируют гладкомышечные клетки и начинают синтезировать разные виды волокон, в особенности коллаген. В результате классическая атеросклеротическая бляшка состоит из ядра, в которое входят пенистые клетки и липопротеины, и фиброзной капсулы, представляющей собой гладкомышечные клетки и коллаген. На более поздних стадиях в бляшке нередко формируются кровеносные сосуды и очаги кальциноза.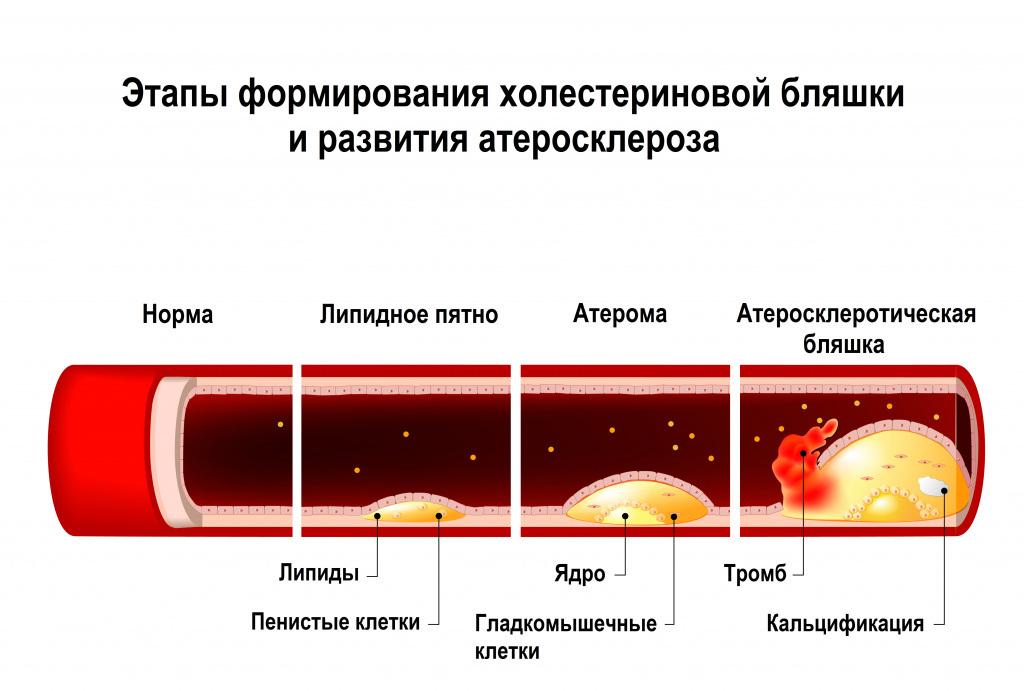 Изображение используется согласно лицензии Shutterstock.
Изображение используется согласно лицензии Shutterstock.
Ошибочно полагать, что холестериновые бляшки – удел пожилых людей, на самом деле они могут появиться и у лиц 20-30 лет.
Длительное время бляшки растут внутрь сосудистой стенки, не сужая просвет сосуда и не препятствуя кровотоку. Стенозирование (сужение) начинается, когда поражение распространяется более чем на 40% просвета артерии. Увеличиваются бляшки неравномерно, периоды роста сменяются периодами стабильности. Наиболее часто холестериновые бляшки образуются в аорте, коронарных артериях сердца, артериях головного мозга, почек, кишечника, нижних конечностей. Симптомы недостаточности кровоснабжения, например, стабильная стенокардия напряжения, перемежающаяся хромота, атеросклероз почечных артерий, устойчивая к терапии артериальная гипертензия и др., могут дать о себе знать через несколько лет и даже десятилетий от начала формирования бляшки.
Опасным осложнением холестериновых бляшек является атеротромбоз – острое закрытие тромбом суженного просвета сосуда.
Если поверхность бляшки со стороны сосуда не повреждена, то тромб не сможет к ней прикрепиться. Но если целостность бляшки нарушается за счет разрыва фиброзной капсулы или эрозии, то риск образования тромба с закупоркой сосуда и гибелью участка органа, где расположен сосуд с бляшкой, из-за резкого ограничения кровотока значительно возрастает. В результате может развиться нестабильная стенокардия, острый инфаркт миокарда или ишемический инсульт. Разновидности холестериновых бляшек
Холестериновые бляшки подразделят на 8 типов в зависимости от стадии развития:
Тип I – начальные изменения, скопления тучных клеток.
Тип II – липидное пятно.
Тип III – преатерома с внеклеточным скоплением липидов.
Тип IV – атерома с липидным или некротическим ядром.
Тип V – фиброзная бляшка (фиброатерома) с липидным или некротическим ядром.
Тип VI – бляшка с дефектом поверхности, кровоизлиянием или тромбом.
Тип VII – кальцинированная бляшка.
Тип VIII – фиброзная бляшка без липидного ядра.
Холестериновые бляшки бывают стабильными и нестабильными. Стабильная бляшка окружена толстой фиброзной капсулой, содержит небольшое количество липидов и характеризуется низким уровнем воспаления. Риск разрыва у стабильных бляшек низкий. Нестабильная бляшка, наоборот, имеет тонкую фиброзную капсулу, высокий уровень липидов, выраженный воспалительный процесс и, следовательно, большую вероятность разрыва.
Возможные причины появления холестериновых бляшек
Риск развития атеросклероза с формированием холестериновых бляшек увеличивается при высоком уровне холестерина, как правило, у лиц, в рацион которых входит большое количество продуктов с высоким содержанием животных жиров.
Еще один важный фактор – дисфункция эндотелия, выстилающего сосуды изнутри. Повреждение эндотелия развивается из-за повышенного давления крови на сосудистую стенку вследствие артериальной гипертензии, на фоне высокого уровня сахара и холестерина в крови, при ожирении, инсулинорезистентности и особенно на фоне курения.
Кроме того, к факторам риска можно отнести малоподвижный образ жизни, злоупотребление алкоголем, хронический стресс, возраст старше 40 лет у мужчин и 50 лет у женщин, а также наступление менопаузы.
Заболевания, при которых могут появиться холестериновые бляшки
Холестериновые бляшки появляются на фоне дислипидемий – нарушений нормального соотношения липидов в крови. Повышают риск атеросклероза липопротеины низкой и очень низкой плотности (ЛПНП и ЛПОНП), снижают риск атеросклероза липопротеины высокой плотности (ЛПВП). Дислипидемии могут быть первичными (наследуемыми) и вторичными (приобретенными). К наследственными дислипидемиям относят семейную комбинированную гиперлипидемию, семейную гиперхолестеринемию, полигенную гиперхолестеринемию. Вторичные гиперлипидемии возникают на фоне диеты с высоким содержанием животных жиров, избыточного веса, стресса, сахарного диабета, гипотиреоза, синдрома Кушинга, синдрома поликистозных яичников, патологий почек. Кроме того, вторичные дислипидемии могут стать следствием длительного приема некоторых гормональных препаратов.
К каким врачам обращаться при появлении холестериновых бляшек
Если обнаружены холестериновые бляшки, необходимо обратиться к врачу-кардиологу.
Диагностика и обследования при холестериновых бляшках
Во время приема врач определяет общий сердечно-сосудистый риск у пациента.
Если в анамнезе был инфаркт миокарда или инсульт, имеется сахарный диабет 1 или 2 типов или другие значимые факторы риска, такой пациент относится к категории высокого 10-летнего риска развития фатальных сердечно-сосудистых заболеваний.
Для остальных пациентов старше 40 лет 10-летний сердечно-сосудистый риск рассчитывается по специальной шкале SCORE на основании пола, возраста, уровня артериального давления, уровня общего холестерина и с учетом того, курит пациент или нет. Пациентам моложе 40 лет с помощью специальных шкал определяют относительный риск сердечно-сосудистых осложнений. Обязательными исследованиями для пациентов с холестериновыми бляшками являются:
- общий анализ крови;






