Написано: 29.08.2025
Редактировалось: 02.09.2025
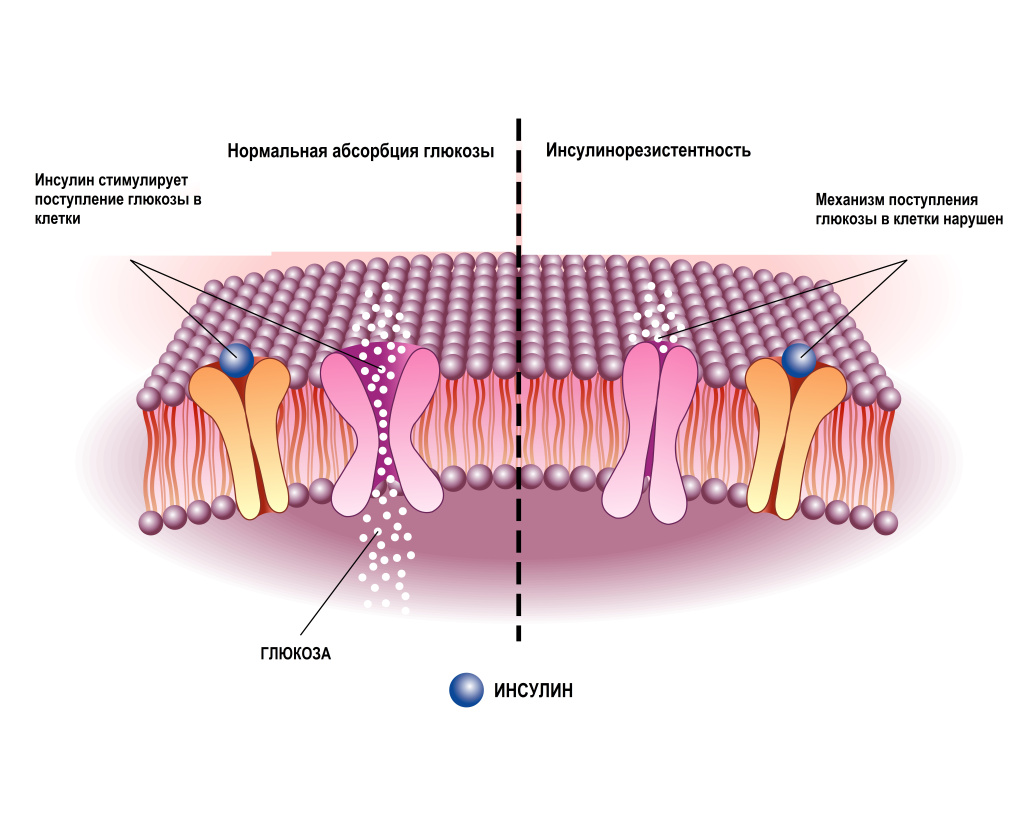
Инсулинорезистентность – это состояние, при котором клетки организма становятся менее чувствительными к инсулину.
Инсулин – гормон, вырабатываемый поджелудочной железой. Он необходим для транспортировки глюкозы из крови в клетки, где она используется для получения энергии. Когда клетки становятся невосприимчивыми к инсулину, поджелудочная железа вынуждена вырабатывать больше инсулина, чтобы поддерживать нормальный уровень глюкозы в крови.
 Изображение используется согласно лицензии Shutterstock.
Изображение используется согласно лицензии Shutterstock.
В основе развития инсулинорезистентности могут лежать генетические и/или приобретенные факторы.
Основную проблему представляет собой приобретенная инсулинорезистентность. Преимущественно она связана с образом жизни современного человека и факторами окружающей среды:
- составом, количеством и качеством пищи,
- малоподвижным образом жизни,
- хроническими инфекциями,
- стрессовыми состояниями и недостатком сна,
- вредными привычками,
- влиянием окружающей среды.
На фоне инсулинорезистентности происходят сложные биохимические процессы, которые
- могут приводить к развитию сахарного диабета, компенсаторной гиперинсулинемии, что значительно повышает сердечно-сосудистый риск;
- обусловливают развитие хронического системного воспаления, оксидативного стресса, микрососудистой дисфункции, снижение эластичности миокарда, что приводит к дисфункции сердца, сердечной недостаточности и хронической болезни почек.
Существуют различные методы оценки инсулинорезистентности, наиболее распространенный и простой из которых – расчет индекса HOMA-IR (Homeostatic Model Assessment for Insulin Resistance). Этот индекс определяется соотношением уровня инсулина и глюкозы в крови натощак.
Индекс HOMA-IR рассчитывают по формуле:
HOMA-IR = глюкоза натощак (ммоль/л) * инсулин натощак (мкЕд/мл)/22,5.
При повышении уровня глюкозы или инсулина натощак индекс HOMA-IR, соответственно, растет.
Показания для назначения исследования индекса инсулинорезистентности
Определение индекса HOMA-IR проводят при оценке риска развития диабета и сердечно-сосудистых заболеваний или с целью оценки и наблюдения за динамикой инсулинорезистентности в комплексе тестов при обследовании пациентов с:
Использование в клинической практике в диагностических целях математических моделей оценки инсулинорезистентности, основанных на определении уровня инсулина и глюкозы плазмы натощак, имеет ряд ограничений и не всегда применимо для решения вопроса о назначении сахароснижающей терапии, но может быть использовано для динамического наблюдения.
Правила подготовки к исследованию
Взятие крови предпочтительно проводить утром натощак (8-14-часового периода ночного голодания, воду пить можно). Накануне избегать пищевых перегрузок. Проконсультироваться с лечащим врачом относительно целесообразности исследования на фоне используемых лекарственных препаратов.
Накануне исследования необходимо исключить повышенные психоэмоциональные и физические нагрузки (спортивные тренировки), прием алкоголя, за час до исследования – курение.
Нормальные показатели
Интерпретация результатов исследований содержит информацию для лечащего врача и не является диагнозом. Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т.д.
Выбор порогового значения HOMA-IR может зависеть:
- от целей исследования;
- выбранной референсной группы;
- от метода определения инсулина.
Индекс HOMA-IR не входит в основные диагностические критерии метаболического синдрома, но его используют в качестве дополнительного лабораторного исследования этого профиля.
HOMA-IR более информативен в оценке риска развития сахарного диабета в группе людей с уровнем глюкозы ниже 7 ммоль/л, чем сами по себе глюкоза или инсулин натощак.
Референсные значения
<2,7 (2,7 – порог, соответствующий 75 перцентилю популяционных значений взрослых людей 20-60 лет, без диабета).
Повышение значений HOMA-IR
- Соответствует повышению инсулинорезистентности и повышенному риску развития сахарного диабета.
- Отмечают также при хроническом гепатите С (генотип 1). Повышение HOMA-IR среди таких пациентов ассоциировано с худшим ответом на терапию, чем у пациентов с нормальной инсулинорезистентностью, в связи с чем коррекция инсулинорезистентности рассматривается как одна из новых целей в терапии гепатита С.При неалкогольном стеатозе печени.
К каким врачам обращаться
Назначить исследование могут врачи-эндокринологи, терапевты, врачи общей практики.
Дополнительное обследование при отклонении от нормы
Источники:
- Алгоритмы специализированной медицинской помощи больным сахарным диабетом / Под ред. И.И. Дедова, М.В. Шестаковой, О.Ю. Сухаревой. 2025. – 247 с.
- Клинические рекомендации «Сахарный диабет 2 типа у взрослых». Разраб.: Российская ассоциация эндокринологов. – 2022.
- Клинические рекомендации «Сахарный диабет 2 типа у детей». Разраб. Российская ассоциация эндокринологов. – 2024.
- Fahed M. et al. Evaluation of risk factors for insulin resistance: a cross sectional study among employees at a private university in Lebanon //BMC endocrine disorders. – 2020. – Т. 20. – №. 1. – С. 1-14.
- Kumar S. A. et al. Exercise and insulin resistance in type 2 diabetes mellitus: A systematic review and meta-analysis //Annals of Physical and Rehabilitation Medicine. – 2018. – Т. 62. – №. 1. – С. 1-6
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
У вас остались вопросы? Запишитесь на прием к врачу в вашем городе по тел. 8 (495) 363-0-363; 8 (800) 200-363-0.
Информация проверена экспертом
Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы - 19 лет
 Изображение используется согласно лицензии Shutterstock.
Изображение используется согласно лицензии Shutterstock.





