Синдром Рейно: причины появления, симптомы, диагностика и способы лечения.
Определение
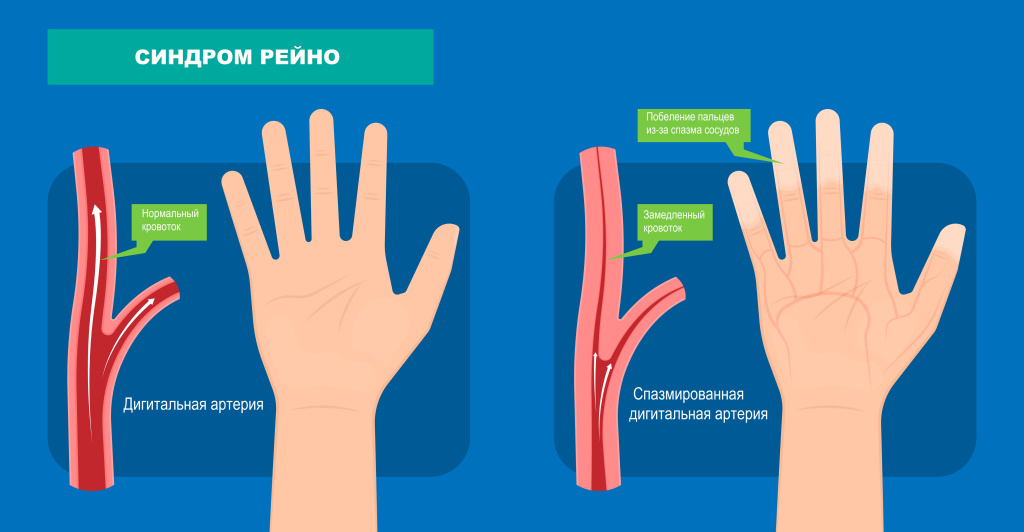
Синдром Рейно – это приступообразное расстройство кровоснабжения стоп и/или кистей, вызванное спазмом артерий в ответ на продолжительное воздействие эмоционального стресса, холодных температур и других факторов.
 Изображение используется согласно лицензии Shutterstock.
Изображение используется согласно лицензии Shutterstock.
Синдром Рейно чаще всего диагностируется у людей, проживающих в регионах с холодным климатом. У женщин синдром проявляется в 5 раз чаще, чем у мужчин.
Впервые подробное клиническое описание синдрома сделал врач Морис Огюст Габриель Рейно в 1862 году, который определил проблему как «локальную асфиксию конечностей». В мае 2011 года на конференции, организованной британским Королевским обществом медицины, в связи с расхождением взглядов на патогенез заболевания было рекомендовано использовать термин «феномен Рейно» вместо «синдром Рейно» и «болезнь Рейно», и были выделены первичная и вторичная его формы.
Причины появления синдрома (феномена) Рейно
При отсутствии каких-либо признаков поражения сосудов и основного заболевания диагностируют первичную (идиопатическую) форму синдрома Рейно, которая встречается приблизительно в 80% случаев. При этом симптомы заболевания могут возникать у 30% родственников первой линии. Первичная форма синдрома Рейно характеризуется отсутствием структурных изменений или минимальными повреждениями стенки сосудов. Важную роль в развитии первичного феномена Рейно играет нарушение регуляции симпатической и изменения парасимпатической нервной системы.
Приблизительно у 20% пациентов диагностируется вторичная форма синдрома, при которой происходят изменения мелких и крупных сосудов в зависимости от основного заболевания. Выявлена ассоциация с системными ревматическими заболеваниями (системной склеродермией, системной красной волчанкой, ревматоидным артритом, дерматомиозитом, узелковым периартритом и др.), васкулитами (болезнью Бюргера), заболеваниями органов кроветворения (костного мозга и селезенки), эндокринными заболеваниями (сахарным диабетом, поражениями гипофиза, щитовидной и паращитовидных желез, надпочечников), структурными болезнями крупных артерий (атеросклерозом, тромбоангиитом, синдромом верхней апертуры), болезнями нервной системы и нейровегетативными расстройствами, отдельными инфекциями.
Механизмы развития феномена Рейно изучены недостаточно, но доказана многофакторная природа заболевания с участием нервного, эндотелиального и внутрисосудистого механизмов контроля просвета сосудов.
Помимо этого, большую роль играют фенотипические изменения сосудистых эндотелиальных клеток, а также изменения реологических параметров в сосудах микроциркуляции. При вторичном феномене Рейно существенным фактором являются также структурные изменения сосудов.
Непосредственной причиной феномена Рейно считают нарушение регуляции сосудистого тонуса со стороны симпатической нервной системы, что приводит к эндотелиальной дисфункции – дисбалансу между вазодилататорами и вазоконстрикторами с последующим развитием окислительного стресса.
Наибольшее значение имеет повышение продукции эндогенных вазоконстрикторов (катехоламина, эндотелина-1, серотонина, тромбоксана и ангиотензина) и снижение под воздействием холода синтеза оксида азота, обладающего выраженным сосудорасширяющим эффектом. Подчеркивается роль антиоксидантной системы организма, призванной нивелировать патогенный эффект активных форм кислорода.
К факторам риска, провоцирующим начало заболевания относят:
- частые и длительные эпизоды переохлаждения;
- хроническую травматизацию пальцев;
- сильные психоэмоциональные стрессы;
- длительные воздействия на тело компрессии или вибрации;
- воздействие никотина, хлорвинила и тяжелых металлов;
- прием сосудосуживающих препаратов периферического действия;
- интоксикацию (алкогольную, химическую, наркотическую).
Классификация синдрома Рейно
Этиопатогенетическая классификация L. и P. Langeron, L. Croccel, 1959 г., которая в современной интерпретации выглядит следующим образом:
- локальное происхождение болезни Рейно (пальцевые артерииты, артериовенозные аневризмы сосудов пальцев кистей и стоп, травматизация);
- регионарное происхождение болезни Рейно (шейные ребра, синдром передней лестничной мышцы, синдром резкого отведения руки, поражение межпозвоночного диска);
- сегментарное происхождение болезни Рейно (артериальная сегментарная облитерация, которая может вызвать вазомоторные расстройства в дистальных отделах конечностей);
- болезнь Рейно в сочетании с системным заболеванием (артериитом, артериальной гипертензией, первичной легочной гипертензией);
- болезнь Рейно при недостаточном кровообращении (при тромбофлебитах, травмах вен, сердечной недостаточности, ангиоспазме мозговых сосудов, спазме сосудов сетчатки);
- поражения нервной системы (конституциональная акродиния, сирингомиелия, рассеянный склероз);
- сочетание болезни Рейно с нарушениями пищеварения (функциональными и органическими заболеваниями пищеварительного тракта, язвой желудка, колитом);
- болезнь Рейно в сочетании с эндокринными нарушениями (диэнцефально-гипофизарными нарушениями, опухолями надпочечников, гиперпаратиреозом, базедовой болезнью, климактерической менопаузой, а также менопаузой в результате лучевой терапии и хирургического вмешательства);
- болезнь Рейно при нарушении кроветворения (врожденная спленомегалия);
- болезнь Рейно при криоглобулинемии;
- болезнь Рейно при склеродермии;
- истинная болезнь Рейно.
Болезнь Рейно протекает в три стадии:
Ангиоспастическая – под воздействием провоцирующих факторов запускается физиологический механизм сужения артерий, но из-за повышенной активности вазоконстрикторов возникает внезапный кратковременный спазм сосудов концевых фаланг пальцев кисти или стопы. Завершается быстрым восстановлением кровотока, о чем свидетельствует ярко-красная окраска кожи (реактивная гиперемия).
Ангиопаралитическая – в условиях нарушенного кровообращения концентрация углекислого газа в крови значительно повышается, а кислорода – снижается, в результате чего кожа пальцев становится отечной и приобретает синюшный оттенок.
Трофопаралитическая – характеризуется развитием язв, очагов поверхностного некроза мягких тканей концевых фаланг и необратимыми поражениями тканей на фоне нарушения кровообращения.
Симптомы синдрома (феномена) Рейно
Чаще всего процесс локализуется на верхних конечностях, поражение обычно симметричное и двустороннее, но могут поражаться сосуды пальцев ног, ушных раковин, кончика носа, губ, а также кожа над коленными суставами.
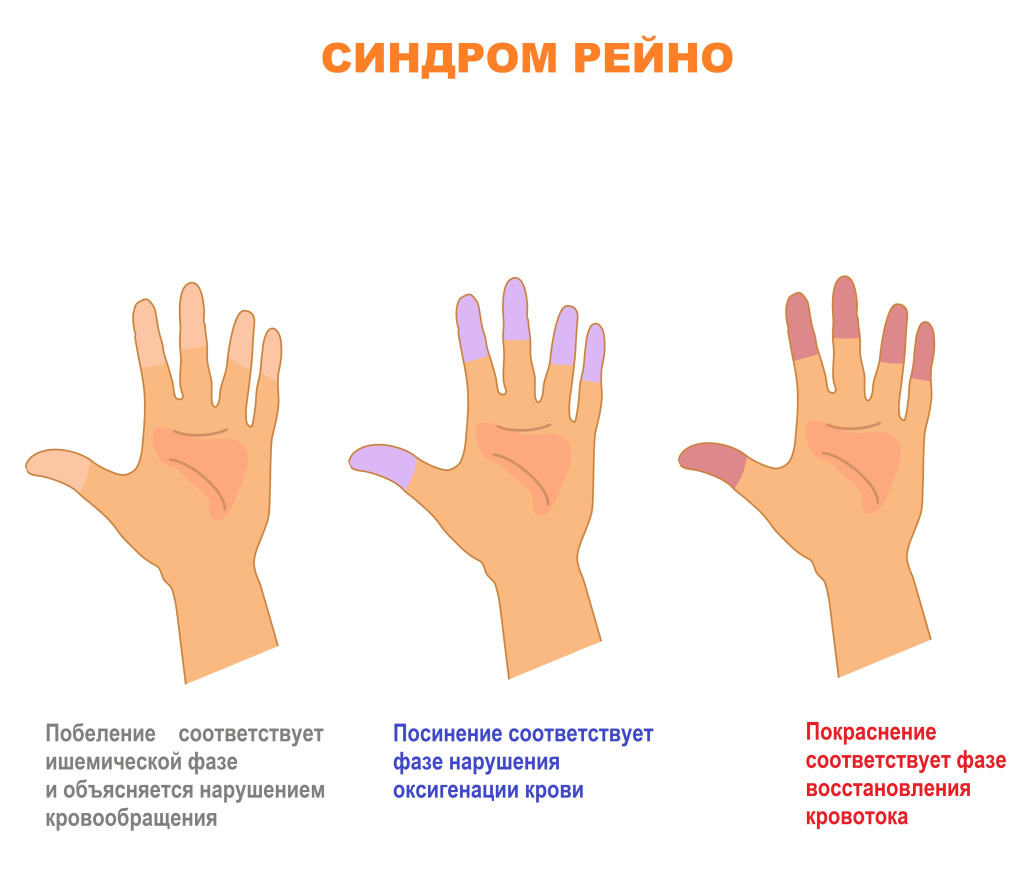
Основные клинические проявления синдрома связаны с классическим тройным изменением цвета кожных покровов:
- побеление (соответствует ишемической фазе),
- посинение (фаза нарушения оксигенации крови),
- покраснение (фаза восстановления кровотока) – так называемый французский триколор.
 Изображение используется согласно лицензии Shutterstock.
Изображение используется согласно лицензии Shutterstock.
Наиболее часто изменения наблюдаются на одном пальце, в дальнейшем распространяются на другие. Как правило, изменения затрагивают три средних пальца кистей рук, большие пальцы обычно остаются нетронутыми. Проксимальные межфаланговые и пястно-фаланговые суставы не вовлекаются в патологический процесс.
Значительная часть больных во время приступа предъявляют жалобы на сенсорные нарушения (онемение, покалывание, боль, ощущение стянутости кожи), которые проходят после восстановления кровотока.
В редких случаях наблюдается поражение языка, что проявляется его онемением и преходящими нарушениями речи (речь становится невнятной, спутанной).
Продолжительность вазоспазма может варьировать от 15-20 минут до нескольких часов. В тяжелых случаях наблюдается образование трофических язв, рубцов, вплоть до развития гангрены.
Диагностика синдрома Рейно
Диагноз «синдром Рейно» устанавливается на основании клинических данных. Для своевременной диагностики рекомендовано при сборе анамнеза использовать следующие вопросы:
- Отмечается ли необычная чувствительность пальцев к холоду?
- Изменяется ли цвет пальцев под воздействием холода?
- Становятся ли они белыми и/или синеватыми?
Достоверным диагноз считается при ответе положительно на все три вопроса. В практике рекомендована к применению клинически валидированная шкала состояния Рейно (Raynaud’s Condition Score).
Дальнейшая тактика определяется путем исключения причинных факторов, по показаниям проводятся лабораторно-инструментальные исследования.
Неинвазивным методом исследования и признанным золотым стандартом определения изменения капилляров ногтевого ложа является капилляроскопия. Метод позволяет обнаружить структурные изменения капилляров и нарушения капиллярного кровотока.
К другим методам лабораторной и инструментальной диагностики сосудов относятся:
- коагулограмма (незадолго до возникновения приступа и сразу после него в крови отмечается повышение уровня фибрина, реологические свойства крови значительно ухудшаются);






