445425
Написано: 25.11.2021
Редактировалось: 15.07.2024
Определение
Опрелостью называется нарушение целости кожных покровов, образующих крупные складки. Опрелость развивается в результате раздражающего и длительного увлажняющего влияния продуктов кожной секреции (кожного сала, пота), а также трения соприкасающихся поверхностей кожи.
Проявляется опрелость в виде покраснения кожных складок (бедренно-мошоночной, межъягодичной, подмышечных, под молочными железами у женщин, у тучных людей в складках живота, иногда в заушных складках, между пальцами стоп и кистей).
В дальнейшем, если лечение не начато, в глубине складки формируются поверхностные трещины, происходит отслойка верхнего слоя эпидермиса (шелушение). В запущенных случаях наблюдаются болезненные кровоточащие изъязвления (эрозии) пораженной поверхности кожи, покрытые серым или бурым налетом. Пациент отмечает выраженное жжение, боль и зуд.Продолжительная опрелость может превратиться в экзему, которая сопровождается обильными высыпаниями на теле с присоединением стрептококковой инфекции или дрожжеподобного грибка. При присоединении инфекции на месте опрелости образуется открытая гнойная рана. В межпальцевых промежутках и в межъягодичной складке на поврежденной поверхности часто развивается грибковая флора.
Опрелости могут появиться на коже взрослого человека, у лежачего больного, однако больше всего подвержена воспалению кожа новорожденных.
Разновидности опрелости
Опрелость бывает детской и взрослой. По характеру возникновения – инфекционной и неинфекционной.
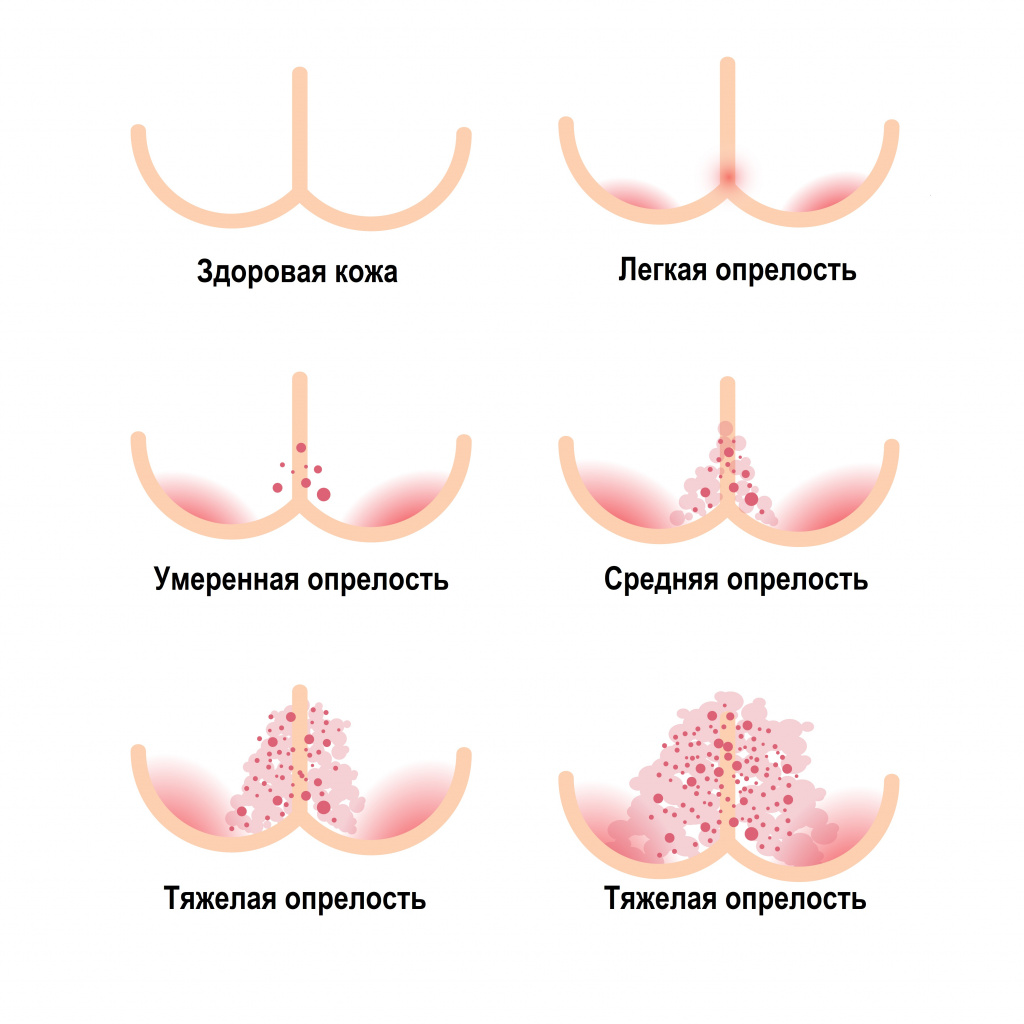
Различают несколько стадий опрелости:
- легкая – небольшое покраснение без нарушения целостности кожи;
- средняя – на фоне покрасневшей кожи видны незначительные эрозии, микротрещины, иногда мелкие гнойники;
- тяжелая – кроме покрасневшей кожи и трещин видны участки эрозий, язвочки, эпидермис местами отслаивается. Практически всегда присоединяется инфекция, бактериальная или грибковая. Крайнее проявление тяжелой степени – микробная экзема, при которой поражения утяжеляются аутоиммунным процессом.
 Изображение используется согласно лицензии Shutterstock.
Изображение используется согласно лицензии Shutterstock.Опрелость может быть:
- пеленочной,
- импетиго (появляется в паховой области),
- аллергическое кольцо (на продукты питания и средства гигиены).
- мокнущие;
- диабетические, возникающие, главным образом, в паховых и бедренных складках, под молочными железами и в подмышечных впадинах;
- себорейные, возникающие за ушными раковинами, на шее, в подмышечных впадинах, паховых складках и в области пупка;
- стрептококковые;
- грибковые;
- под гипсом;
- между ягодицами;
- на стопах и ногах;
- пупочные.
Основная причина возникновения опрелости – повышенная влажность кожи в области естественных складок и воздействие раздражающих химических компонентов. Иными словами, для появления опрелости должны быть созданы благоприятные условия, повышающие уязвимость кожи даже при незначительном механическом воздействии (трении).
В кале присутствуют ферменты (протеаза и липаза), которые буквально разъедают кожу, поэтому при диарее опрелости нередко развиваются в течение нескольких часов.
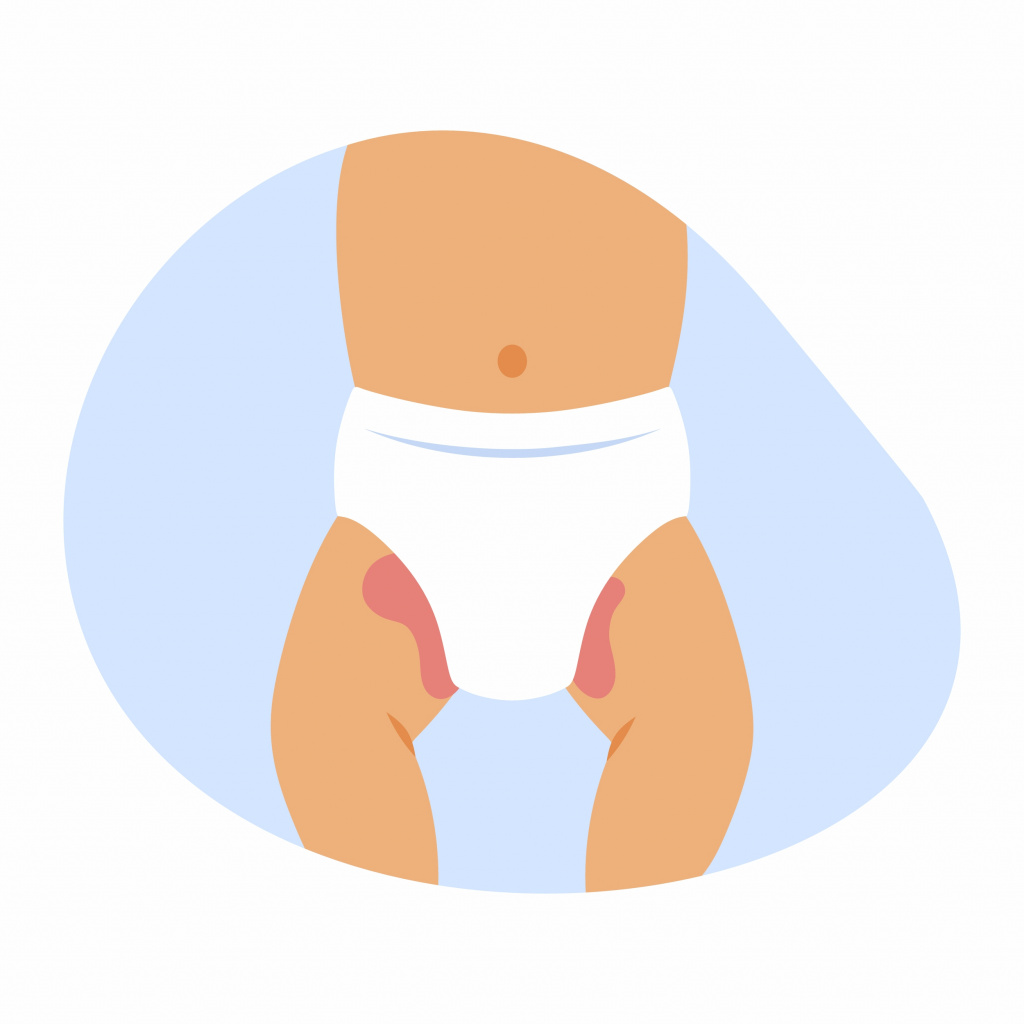
Опрелость у новорожденных может появиться по разным причинам, например, из-за трения или постоянной влажности под подгузником. Но основной фактор – контакт кожного покрова с мочой и калом.
Аммиак, который образуется при расщеплении мочевины, оказывает раздражающее воздействие на нежную кожу ребенка.
Каловые массы отличаются кислой реакцией. Если же малыш страдает диареей, то это также приводит к появлению опрелостей.Причины возникновения опрелостей у детей:
- некачественные подгузники;
- редкая смена подгузников;
- небрежное вытирание тела ребенка после водных процедур;
- слишком сильное укутывание младенца;
- высокая температура воздуха в помещении.
 Изображение используется согласно лицензии Shutterstock.
Изображение используется согласно лицензии Shutterstock.Значительно повышает риск развития опрелостей аллергическая предрасположенность. У новорожденных и младенцев до года аллергическая реакция на продукты питания матери, детское питание, гигиенические средства, появление в рационе ребенка новой пищи, лечение антибиотиками малыша или матери также могут способствовать появлению опрелостей.
Еще один важный фактор – индивидуальные особенности детской кожи: если у младенца гиперчувствительная кожа, то риск опрелостей существенно возрастает.
Причины образования опрелостей у взрослых:- плохая вентиляция воздуха в области кожных складок;
- усиленное потоотделение;
- сахарный диабет и другие эндокринные нарушения;
- избыточная масса тела, ожирение;
- непроизвольное мочеиспускание;
- аллергические реакции;
- инфекции кожи;
- геморрой;
- выделения из свищей и естественных анатомических отверстий у тяжелобольных пациентов;
- нарушение основных правил гигиены, недостаточное обсушивание складок кожи после купания.
К каким врачам обращаться при опрелости
Лечение осуществляет врач-дерматолог или врач общей практики амбулаторно. При появлении опрелости у ребенка следует обратиться к врачу-педиатру, в сложных случаях к лечению привлекается детский дерматолог.
Диагностика и обследования при опрелости
Диагноз ставят на основании клинической картины – по месту поражения и внешнему виду пораженных участков кожи. Учитываются жалобы пациента и данные объективного осмотра.
При необходимости с пораженной поверхности кожи берутся мазки для последующего бактериологического исследования.






