Алкогольная болезнь печени: причины появления, симптомы, диагностика и способы лечения.
Определение
Алкогольная болезнь печени (АБП) – это комплексное поражение печени, развивающееся вследствие употребления алкоголя и непосредственно связанное с его количеством и длительностью. Международные стандарты определяют опасные дозы потребления алкоголя как 30 г чистого этанола в сутки для мужчин и 20 г для женщин. При этом одна стандартная доза (СтД) содержит 10 г этанола. Еженедельное потребление более 14 СтД для мужчин и 7 СтД для женщин значительно повышает риск развития алкогольной болезни печени. Особую опасность представляют такие модели употребления алкоголя как тяжелое эпизодическое потребление (более 60 г за один раз) и компульсивное употребление (более 4 СтД для женщин и 5 СтД для мужчин менее чем за 2 часа).
Причины появления алкогольной болезни печени
Существенную роль играют генетические особенности – полиморфизм ферментов метаболизма алкоголя (алкогольдегидрогеназы и альдегиддегидрогеназы) определяет индивидуальную чувствительность к этанолу. Наибольший риск развития АБП наблюдается у лиц с высокой активностью алкогольдегидрогеназы и низкой активностью альдегиддегидрогеназы.
Вместе с тем существуют дополнительные факторы риска:
- несбалансированное питание и дефицит тех или иных питательных веществ;
- ожирение, которое многократно увеличивает риск АБП при частом употреблении алкоголя;
- курение (более 1 пачки сигарет в день увеличивает риск в 3 раза);
- комбинированное употребление различных алкогольных напитков;
- прием некоторых лекарственных препаратов (нестероидных противовоспалительных средств, антибиотиков, кортикостероидов, эстрогенов, противогрибковых препаратов системного действия, противотуберкулезных препаратов, слабительных средств, психотропных, анестетиков, антидепрессантов и др.);
- наличие вирусных гепатитов B и C.
Патогенез алкогольной болезни печени включает три основных механизма повреждения:
- Прямое действие этанола и его метаболита ацетальдегида. Эти вещества оказывают токсическое влияние на клетки печени (гепатоциты), вызывают окислительный стресс, нарушают работу митохондрий, повреждают ДНК клеток и истощают защитные системы организма.
- Активация врожденной иммунной системы. Поврежденные гепатоциты выделяют цитокины (факторы иммунной системы), привлекающие в печень воспалительные клетки, которые становятся источником свободных радикалов, что приводит к развитию фиброза печени.
- Нарушение кишечного барьера. Хроническое употребление алкоголя значительно изменяет состав кишечной микрофлоры, способствуя избыточному росту грамотрицательных штаммов бактерий в тонком кишечнике. Это явление сопровождается повышением проницаемости кишечной стенки. В условиях усиленного бактериального метаболизма этанола увеличивается концентрация ацетальдегида как в просвете кишечника, так и в кровотоке. Повышение проницаемости кишечника способствует проникновению бактерий, таких как липополисахариды, через стенку кишечника в систему воротной вены. Это приводит к выбросу провоспалительных цитокинов, таких как фактор некроза опухоли альфа (ФНО-α), и запуску каскада воспалительных реакций, ускоряющих развитие фиброза и последующего цирроза печени.
Классификация алкогольной болезни печени
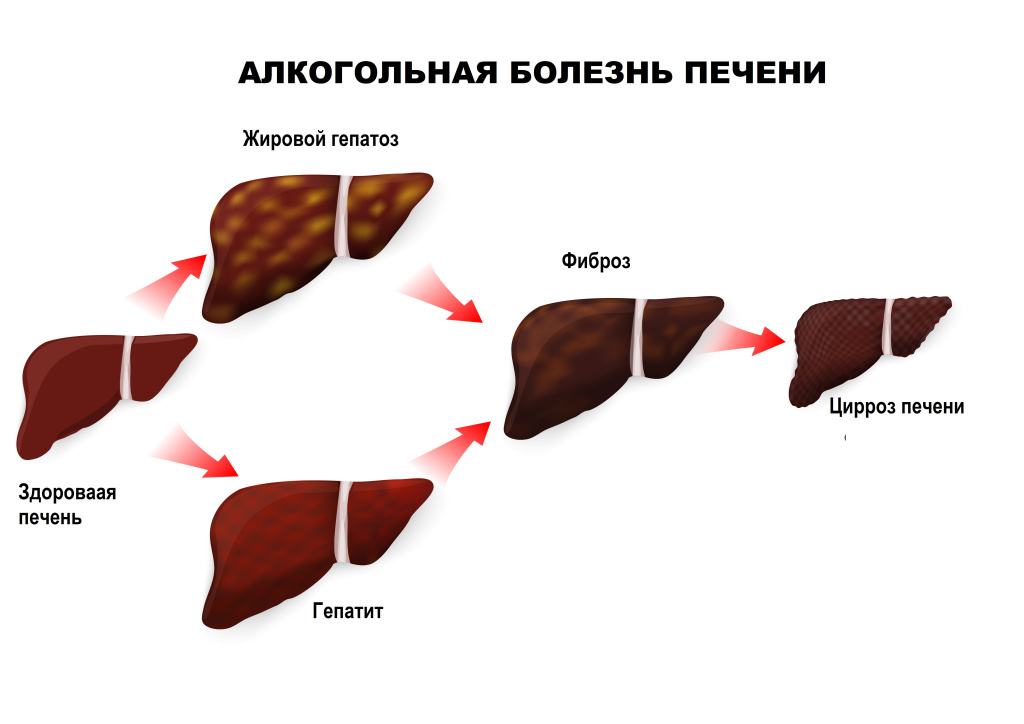
Алкогольная болезнь печени включает три основные формы, каждая из них представляет собой этап прогрессирования заболевания, который может быть обратимым на ранних стадиях или привести к необратимым изменениям при продолжении злоупотребления алкоголем.
 Изображение используется согласно лицензии Shutterstock.
Изображение используется согласно лицензии Shutterstock.
- Алкогольный стеатоз (жировая дистрофия печени) развивается у 90% лиц, систематически употребляющих алкоголь в опасных дозах. На этом этапе возможно появление биохимических признаков повреждения печени, таких как умеренное повышение уровня печеночных аминотрансфераз, гамма-глутамилтранспептидазы и общего билирубина. При полном отказе от алкоголя эти изменения обратимы и разрешаются в течение 4-6 недель. Однако продолжение употребления алкоголя в опасных дозах приводит к прогрессированию заболевания у 10-20% пациентов, что может вызвать развитие алкогольного стеатогепатита.
- Алкогольный гепатит представляет собой прогрессирующее воспалительно-дистрофическое поражение печени, которое может развиться на любом этапе АБП при длительном систематическом употреблении опасных доз этанола:
- стеатогепатит характеризуется сочетанием жировой инфильтрации печени с воспалительными изменениями. На этом этапе заболевание может протекать бессимптомно или с минимальными проявлениями;
- тяжелый алкогольный гепатит проявляется быстрым прогрессом печеночной недостаточности, развитием желтухи, асцита, нарушений свертываемости крови и других осложнений. Краткосрочная летальность при тяжелом алкогольном гепатите достигает 30-50%. В большинстве случаев он развивается на фоне уже существующего алкогольного цирроза печени, что значительно ухудшает прогноз для пациента.
- Алкогольный цирроз печени – это финальная и необратимая стадия АБП, которая развивается менее чем у 10% пациентов. Цирроз характеризуется замещением нормальной печеночной ткани фиброзной и нарушением функции печени. Степень тяжести алкогольного цирроза оценивается по шкале Child-Pugh, которая включает совокупность показателей (уровень билирубина, альбумина, протромбинового времени, наличие асцита и энцефалопатии) и подразделяется на три класса:
- класс A: компенсированный цирроз;
- класс B: субкомпенсированный цирроз;
- класс C: декомпенсированный цирроз.
Симптомы алкогольной болезни печени
Клинические симптомы алкогольной болезни печени зависят от стадии заболевания и варьируют от бессимптомного течения до выраженной печеночной недостаточности.
На начальной стадии симптомы часто минимальны или полностью отсутствуют. Некоторые пациенты могут предъявлять следующие жалобы:
- снижение аппетита;
- диспепсические расстройства (тошнота, вздутие живота);
- ощущение дискомфорта или тупой боли в правом подреберье после еды.
При биохимическом обследовании значительные отклонения обычно не выявляются, поскольку функция печени еще сохранена. Стеатоз печени чаще всего обнаруживается случайно при проведении УЗИ органов брюшной полости по другому поводу.
Алкогольный гепатит характеризуется более выраженными клиническими проявлениями, которые могут включать:
Общие симптомы:
- лихорадку;
- общую слабость;
- боли в мышцах и суставах.
Печеночные клинические проявления:
- боль в правом подреберье из-за увеличения печени (гепатомегалии);
- отеки нижних конечностей и/или асцит (увеличение объема живота за счет скопления жидкости в брюшной полости);
- желтуха (желтушное окрашивание кожи и склер глаз), обусловленная нарушением оттока желчи;
- кожный зуд, усиливающийся в ночное время (при внутрипеченочном холестазе).
Биохимические изменения на этом этапе: повышение активности щелочной фосфатазы, гамма-глутамилтранспептидазы и печеночных аминотрансфераз. При сохраненной функции печени общее состояние пациента может оставаться относительно удовлетворительным.
Клинические проявления алкогольного цирроза зависят от степени декомпенсации функции печени. Компенсированный цирроз часто протекает бессимптомно или с минимальными жалобами:
- общая слабость;
- сниженный аппетит;
- повышенная утомляемость;
- диспепсические расстройства;
- постепенная потеря массы тела и развитие саркопении (мышечной дистрофии).
При декомпенсации функции печени симптомы усиливаются, появляются признаки печеночной недостаточности:
- асцит (увеличение объема живота);
- отеки нижних конечностей;
- одышка при нагрузках и кашель в положении лежа (при напряженном асците или гидротораксе);
- желтушное окрашивание кожи и склер;
- кровоточивость десен;
- носовые кровотечения;
- спонтанное появление петехий и экхимозов на коже;
- кровотечения из варикозно расширенных вен пищевода, желудка или прямой кишки;
- выраженная слабость;
- резкая потеря массы тела;
- повышенная утомляемость и снижение работоспособности;
- бессонница ночью и сонливость днем;
- нарушение когнитивных функций (замедление мышления, спутанность сознания).
Диагностика алкогольной болезни печени
Диагностика алкогольной болезни печени основывается на комплексном подходе, который включает сбор анамнеза, клиническое обследование, лабораторные тесты, инструментальные методы исследования и дифференциальную диагностику.
Лабораторные тесты позволяют оценить функцию печени и выявить характерные изменения.
- Повышение уровня аспартатаминотрансферазы (АСТ) и аланинаминотрансферазы (АЛТ).
- Характерное соотношение АСТ/АЛТ > 2 при алкогольной болезни печени.
- Щелочная фосфатаза и гамма-глутамилтранспептидаза (ГГТ) повышаются при холестазе.
- Билирубин увеличивается при желтухе.
- Альбумин снижается при декомпенсации функции печени.
- Протромбиновое время – удлинение свидетельствует о нарушении синтетической функции печени.
- Общий анализ крови – анемия, тромбоцитопения.






