Синдром Гудпасчера: причины появления, симптомы, диагностика и способы лечения.
Определение
Синдром Гудпасчера (СГ) – аутоиммунный васкулит мелких сосудов, характеризующаяся образованием аутоантител (анти-GBM, анти-БМК-Ат) к базальным мембранам почечных клубочков и легочных альвеол. Заболевание считается редким – например, его распространенность в странах Европы не превышает 1 случая на 2 000 000 населения. Максимальное число заболевших регистрируется в возрасте от 18 до 30 и от 50 до 65 лет, причем мужчины болеют гораздо чаще женщин.
Впервые синдром Гудпасчера был описан в 1919 году американским патологоанатом Э. Гудпасчером, заметившим у мужчины, который переболел гриппом «Испанкой», тяжелое кровохарканье и признаки поражения почек.
Причины появления синдрома Гудпасчера
Этиология синдрома Гудпасчера неизвестна. Однако установлена определенная связь с вирусными инфекциями (например, с вирусом гриппа А2с), неблагоприятными факторами окружающей среды (загрязнением воздуха, работой с органическими растворителями), приемом некоторых лекарственных препаратов.
Кроме того, предполагается генетическая предрасположенность у носителей аллелей HLA- DRw15, -DR4 и -DRB1.
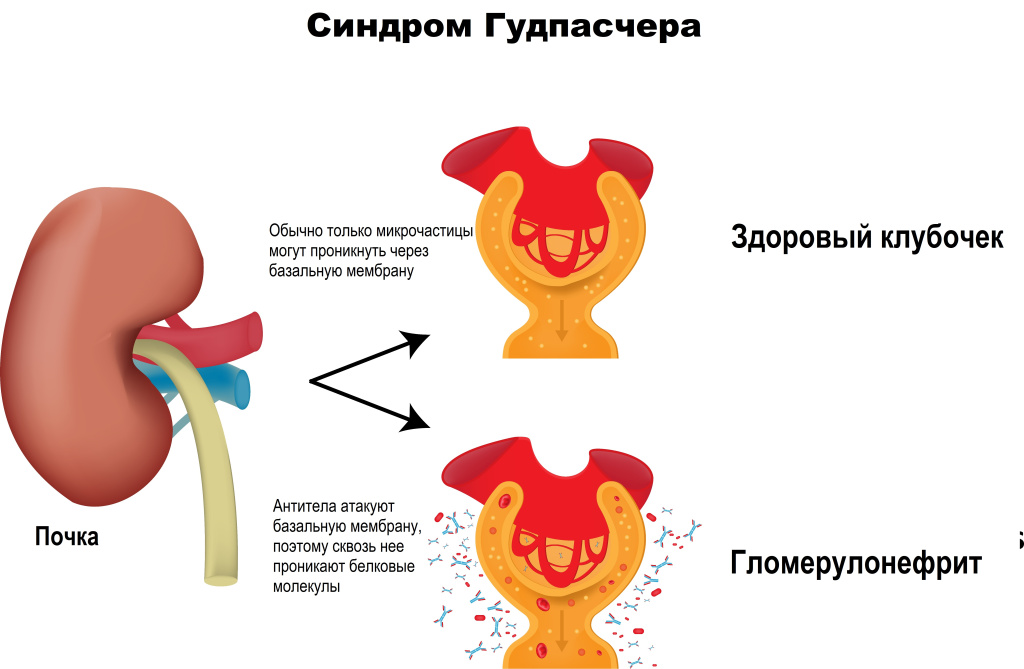
Синдром Гудпасчера – классический пример аутоиммунной болезни с антительным механизмом развития. В заболевании ключевую роль играют антитела анти-GBM. Мишенью этих антител служит «антиген Гудпасчера», NC1 3IV. Кроме базальных мембран почек и легких этот антиген обнаружен в базальных мембранах капилляров сетчатки глаза, улитки, хориоидального сплетения головного мозга. Связывание анти-GBM со своими мишенями на структурах почки и альвеол легких сопровождается активацией иммунной системы с инфильтрацией почечных клубочков и альвеол воспалительными клетками, что вызывает выраженное тканевое повреждение.
 Изображение используется согласно лицензии Shutterstock.
Изображение используется согласно лицензии Shutterstock.
Классификация синдрома Гудпасчера
Выделяют три варианта клинического течения синдрома Гудпасчера: злокачественный, умеренный и медленный.
Для злокачественного течения характерны рецидивирующая геморрагическая пневмония и стремительно прогрессирующий гломерулонефрит.
При умеренном типе легочно-почечный синдром развивается медленнее и выражен умеренно.
В третьем варианте синдрома Гудпасчера преобладают явления гломерулонефрита и хронической почечной недостаточности; легочные проявления развиваются поздно.
Симптомы синдрома Гудпасчера
Сначала пациенты предъявляют жалобы на неспецифические симптомы: слабость, сонливость, потерю аппетита, снижение веса, тошноту, бледность, боли в суставах.
Поражение почек проявляется дизурией, гематурией, олигурией, артериальной гипертензией, отеками.
При поражении легких, которые могут возникать как отдельно от почечных, так и совместно, пациенты отмечают боль в груди, одышку, частый сухой кашель, кровохарканье.
Диагностика синдрома Гудпасчера
При подозрении на синдром Гудпасчера выполняют исследование, направленное на обнаружение анти-GBM-антител в сыворотке крови.






