Юношеский артрит с системным началом: причины появления, симптомы, диагностика и способы лечения.
Определение
Юношеский артрит с системным началом – это хроническое аутоиммунное воспалительное заболевание, которое способно поражать не только суставы, но и другие органы и системы организма. Заболевание считается относительно редким, является одной из разновидностей ювенильного артрита и поражает приблизительно 1-2 детей из каждых 1000.
Причины появления юношеского артрита
Хотя основные механизмы развития заболевания до конца не изучены, выделяют совокупность генетических, иммунологических и внешних факторов (включая возбудителей инфекций), которые могут стать триггером развития болезни.
Генетическая предрасположенность. Заболевание не является наследственным, так как не передается напрямую от родителей к детям. Однако определенные генетические факторы могут повышать риск его развития:
- гены главного комплекса гистосовместимости (HLA классов I и II);
- полиморфизмы генов, кодирующих провоспалительные цитокины (например, ИЛ-6, ФНО-α);
- мутации в генах, участвующих в регуляции врожденного иммунного ответа (например, NLRP3).
Иммунологические факторы. Нарушение регуляции иммунной системы:
- активация врожденного иммунитета (TLR, инфламмасома NLRP3);
- гиперпродукция провоспалительных цитокинов (ИЛ-1, ИЛ-6, ФНО-α, ИЛ-18);
- нарушение баланса между провоспалительными и противовоспалительными механизмами;
- активация адаптивного иммунитета (Th17-лимфоциты, Treg-клетки) – продуцирует дополнительные цитокины, усиливая воспаление;
- изменения в механизмах апоптоза и программируемой гибели клеток.
Окончательное развитие заболевания зависит от случайных триггеров, таких как инфекционные факторы (некоторые вирусные или бактериальные инфекции), воздействие окружающей среды (например, стресс, избыточные физические нагрузки, климатические условия) и эпигенетические факторы, которые могут влиять на экспрессию генов, связанных с воспалением и иммунным ответом.
Если воспаление не подавляется своевременно, заболевание переходит в хроническую форму, что приводит к необратимым изменениям в суставах и других органах.
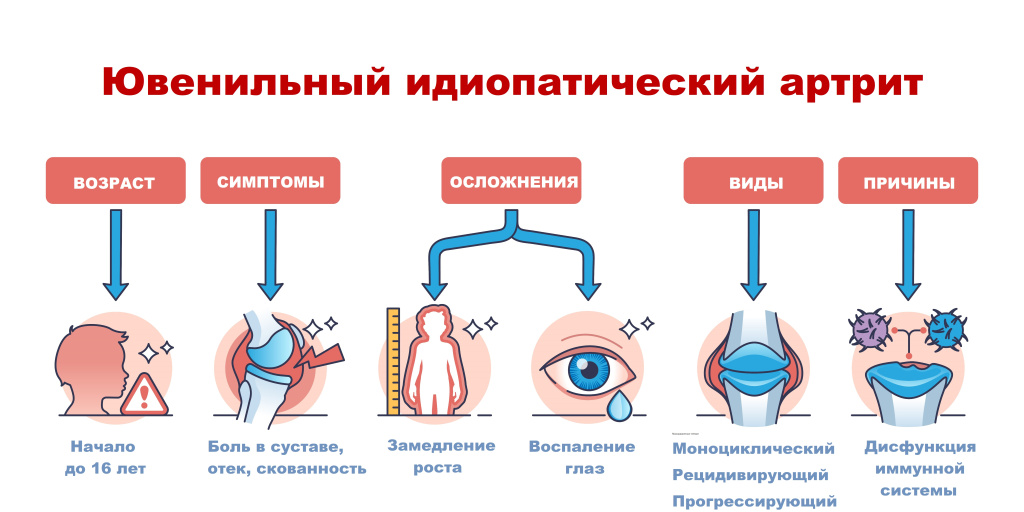
Классификация юношеского артрита
В соответствии с классификацией Международной Лиги Ревматологических Ассоциаций, заболевание классифицируется как системный ювенильный идиопатический артрит.
Американская коллегия ревматологов (2021) выделяет следующие варианты юношеского артрита с системным началом:
- без гемофагоцитарного синдрома;
- с гемофагоцитарным синдромом.
По особенностям течения заболевания:
Моноциклическое течение. Заболевание протекает в виде одной острой фазы, после которой наступает длительная ремиссия. Прогноз обычно благоприятный.
Рецидивирующее течение. Чередование периодов обострений и ремиссий. Преобладают системные проявления (лихорадка, сыпь, серозиты).
Прогрессирующий полиартрит. Артрит становится хроническим и прогрессирует, то есть развиваются деструктивные изменения в суставах (эрозии, деформации). Прогноз менее благоприятный.
 Изображение используется согласно лицензии Shutterstock.
Изображение используется согласно лицензии Shutterstock.
Симптомы юношеского артрита
Манифестация юношеского артрита с системным началом чаще всего происходит у детей в возрасте от 3 до 5 лет.
Перемежающаяся лихорадка может быть одним из первых симптомов заболевания. Наблюдаются суточные колебания температуры с пиками выше 39°C, которые часто сочетаются с другими системными проявлениями.
Появляется преходящая эритематозная сыпь или сыпь по типу крапивницы на туловище, конечностях и лице, которая обычно возникает во время пиков лихорадки. Сыпь исчезает при надавливании.
Артрит – это ключевой диагностический признак. Может быть моно-, олиго- или полиартикулярным. Поражаются как малые (например, мелкие суставы кистей), так и крупные суставы (например, коленные, локтевые). Поражение суставов обычно симметричное.
Артрит может не проявиться сразу, а развиться на более поздних этапах болезни.
Висцеральные проявления – увеличение и воспаление внутренних органов:
- гепатомегалия (увеличение печени);
- спленомегалия (увеличение селезенки);
- лимфаденопатия (увеличение лимфатических узлов).
Серозиты:
- перикардит (воспаление околосердечной сумки);
- плеврит (воспаление плевры);
- перитонит (воспаление брюшины).
Другие системные симптомы: мышечные боли, усталость, слабость, потеря веса, анемия.
Диагностика юношеского артрита
Для постановки диагноза юношеского артрита с системным началом необходимо наличие у ребенка до 16 лет артрита одного или более суставов, который сопровождается (или, которому предшествует) подтвержденной перемежающейся лихорадкой продолжительностью не менее 3 дней в течение минимум 2 недель в сочетании с одним или более из перечисленных признаков:
- кратковременная (летучая) эритематозная сыпь;
- генерализованная лимфаденопатия;
- гепатомегалия и (или) спленомегалия;
- серозит (перикардит, и (или) плеврит, и (или) перитонит).
Лабораторные показатели, характерные для юношеского артрита с системным началом:
- повышение уровня С-реактивного белка;
- увеличение скорости оседания эритроцитов;
- высокий уровень ферритина;
- снижение процента гликозилированного ферритина (< 20%);
- положительный результат анализа на ревматоидный фактор и наличие высоких концентраций указывает на один из вариантов заболевания.






